
Рефераты по рекламе
Рефераты по физике
Рефераты по философии
Рефераты по финансам
Рефераты по химии
Рефераты по хозяйственному праву
Рефераты по цифровым устройствам
Рефераты по экологическому праву
Рефераты по экономико-математическому моделированию
Рефераты по экономической географии
Рефераты по экономической теории
Рефераты по этике
Рефераты по юриспруденции
Рефераты по языковедению
Рефераты по юридическим наукам
Рефераты по истории
Рефераты по компьютерным наукам
Рефераты по медицинским наукам
Рефераты по финансовым наукам
Рефераты по управленческим наукам
психология педагогика
Промышленность производство
Биология и химия
Языкознание филология
Издательское дело и полиграфия
Рефераты по краеведению и этнографии
Рефераты по религии и мифологии
Рефераты по медицине
Учебное пособие: Пособие для водителей и пассажиров по оказанию первой медицинской помощи при травмах и неотложных состояниях
Учебное пособие: Пособие для водителей и пассажиров по оказанию первой медицинской помощи при травмах и неотложных состояниях
Воронежская Государственная Медицинская Академия им. Н.Н.Бурденко
Радушкевич В.Л. Дежурный Л.И. Барташевич Б.И.
ПОСОБИЕ ДЛЯ ВОДИТЕЛЕЙ И ПАССАЖИРОВ ПО ОКАЗАНИЮ ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ТРАВМАХ И НЕОТЛОЖНЫХ СОСТОЯНИЯХ
Воронеж, 2000 г.
Пособие подготовлено коллективом авторов, занимающихся в течение многих лет проблемами совершенствования догоспитального этапа медицинской помощи при травмах и неотложных состояниях.
Радушкевич Владимир Леонидович, доктор медицинских, наук, профессор, заведующий кафедрой скорой и неотложной медицинской помощи факультета усовершенствования врачей, эксперт комитета по новой медицинской технике Минздрава России секция скорой помощи Воронежской Государственной Медицинской, Академии имени Н.Н. Бурденко.
Дежурный Леонид Игоревич, кандидат медицинских наук, ассистент кафедры.
Барташевич Борис Игоревич, кандидат медицинских наук, врач отделения реанимации Воронежской городской клинической больницы скорой медицинской помощи.
Утверждено решением Учёного совета Воронежской Государственная Медицинская Академия им. Н.Н.Бурденко
Научно-технические достижения, являясь средствами для решения социальных и материальных проблем, в то же время приносят в мир новые трудности и опасности.
С увеличением числа автомобилей на улицах и дорогах связано возрастание числа дорожно-транспортных происшествий (ДТП). Ежегодно во всем мире в дорожных происшествиях погибает 500 000 человек, а травмируется около 3 000 000. Столь зловещей статистике мы должны противопоставить усилия всего общества: улучшать качество дорог, повышать надежность автомобилей, создавать вдоль скоростных автомагистралей придорожную систему оповещения о ДТП, совершенствовать медицинскую помощь и др.
В большинстве современных публикаций посвященных оказанию первой медицинской помощи описываются конкретные повреждения, заболевания, их признаки и соответствующие действия. В то время как все многообразные проявления патологии можно сгруппировать в синдромы (кровотечения, острая дыхательная недостаточность, нарушения кровообращения и т.д.), ликвидация которых возможна при освоении небольшого количества практических навыков.
Надо заметить, что успех или неуспех в оказании первой медицинской помощи зависит от 2-х главных факторов: умения её оказывать и наличия современных лекарств, перевязочных средств и изделий медицинского назначения в автомобиле.
С учетом этого весь материал ориентирован на освоение практических навыков, утвержденных Минздравом РФ 24 марта 1998 г, и обязательное использование «Аптечки первой помощи (автомобильной)», утвержденной приказами Минздрава России № 325 от 20.08.96., МВД России № 13/640 от 13.03.97.
1. ОЦЕНКА СОСТОЯНИЯ ЖИЗНЕННО-ВАЖНЫХ ФУНКЦИЙ
У пострадавшего в первую очередь необходимо оценить состояние жизненно-важных функций, ибо от этого зависит характер и объём оказываемой медицинской помощи.
Определение частоты и глубины дыхания
У взрослого здорового человека в покое число дыхательных движений составляет от 16 до 20 в минуту. Дыхание должно быть ритмичным, с одинаковой глубиной и продолжительностью вдоха и выдоха. У детей частота дыхательных движений больше (у новорожденных 40-45 в минуту, с возрастом это число уменьшается).
При развитии неотложных состояний может наблюдаться:
- учащенное, поверхностное дыхание (более 25-30 дыхательных движений в минуту);
- редкое дыхание (менее 8-10 дыхательных движений в минуту);
- неправильное дыхание, когда меняется частота и глубина дыхательных движений, между дыхательными движениями наблюдаются паузы, в дыхании участвуют вспомогательные мышцы;
- отсутствие дыхательных движений.
Подсчет числа дыханий, его глубины и ритмичности производится по движениям грудной клетки или живота. Иногда, на основании наблюдения за движениями грудной клетки и живота, трудно установить есть ли дыхание. В этом случае можно проверить наличие выдоха, придвинув ухо ко рту или носу пострадавшего.
Определение проходимости верхних дыхательных путей
При полной закупорке дыхательных путей и отсутствии самостоятельных дыхательных движений поток воздуха возле рта и носа пострадавшего не наблюдается. Если самостоятельные дыхательные движения сохранены, у больного отмечается втягивание межреберных промежутков. При частичной закупорке дыхательных путей дыхание шумное, больной хрипит, слышится "бульканье".
Определение наличия и частоты пульса
Пульсом называются ритмические колебания стенок артерий, вызванные сокращением сердца и прохождением крови по сосудам.
Принято исследовать пульс на сонной, бедренной, лучевой артериях. Это крупные сосуды и им надо отдавать предпочтение при определении пульса, так как на периферических артериях пульс может отсутствовать, при сохранении его на сонных и бедренных.
В норме частота пульса у взрослого человека равна 60-80 в минуту (у детей пульс чаще). Толчки следуют один за другим через равные промежутки времени.
При развитии неотложных состояний пульс может быть:
- частым (более 80 ударов в минуту);
- редким (менее 60 ударов в минуту);
- неритмичным;
- не определяться.
Отсутствие пульса на крупных артериях - наиболее ранний признак остановки кровообращения.
Определение реакции зрачков
В норме диаметр зрачка при нормальном освещении равен примерно 2-2,5 мм. У здоровых людей размеры зрачков в обоих глазах одинаковы. На свету зрачки сужаются, в темноте - расширяются.
Для определения реакции зрачков на свет необходимо пальцем приподнять веки пострадавшего так, чтобы на глазные яблоки попадал свет. В норме зрачки должны сузиться. Расширенный, не реагирующий на свет зрачок свидетельствует о развитии опасного для жизни состояния или наступлении клинической смерти. Расширение зрачков возникает через 30-60 секунд после остановки кровообращения. При отравлении некоторыми ядами (например - наркотическими), зрачки обоих глаз будут резко суженными.
Оценка температуры и окраски кожных покровов
В норме кожные покровы человека розовой окраски, теплые на ощупь, слегка влажные. При угрожающих жизни состояниях и клинической смерти наблюдается изменение окраски кожи, слизистых оболочек и изменение температуры кожных покровов.
Кожные покровы при обмороке, кровопотере, шоке становятся бледными и холодными. В случае грубых нарушений дыхания и кровообращения - пепельно-серыми, синюшными. Из видимых слизистых оболочек, прежде всего, необходимо обращать внимание на цвет губ. При развитии опасных для жизни состояний они чаще всего приобретают синюшный цвет.
На ощупь можно определить похолодание кожных покровов при кровопотере, шоке, обмороке, общем переохлаждении организма. Повышение температуры кожных покровов возможно при тепловом ударе, инфекционном заболевании.
Оценка сознания
Ясное сознание - полная сохранность сознания, полная ориентировка во времени, ситуации и пространстве, быстрое выполнение всех команд. Спутанное сознание - пострадавший частично или полностью не ориентируется в окружающем; сонлив; речевой контакт сохранен, но команды выполняет замедленно или неверно. Отсутствие сознания - с пострадавшим нет никакого контакта, его невозможно разбудить. При неотложных состояниях также могут развиться нарушения сознания с двигательным возбуждением и судорожными припадками.
2. ПРОВЕДЕНИЕ ПЕРВИЧНОЙ РЕАНИМАЦИИ.
Первичная реанимация - это элементарные мероприятия по поддержанию или восстановлению жизни организма человека, находящегося в терминальном состоянии или в состоянии клинической смерти.
Клиническая смерть - это период между жизнью и смертью, когда нет клинических признаков жизни, но еще продолжаются жизненные процессы и сохраняется возможность оживления организма.
Признаками клинической смерти является:
- остановка кровообращения (отсутствие пульсации на магистральных сосудах);
- отсутствие самостоятельного дыхания (не наблюдается дыхательных движений грудной клетки);
- наличие широких, не реагирующих на свет зрачков;
- отсутствие сознания.
Длительность этого периода при обычной температуре воздуха не превышает 5 минут, после чего развиваются необратимые изменения.
Если констатируется состояние клинической смерти или имеется подозрение на нее, необходимо немедленно приступить к реанимации.
Общие принципы реанимации:
- пострадавший должен лежать на твердой поверхности;
- руки реаниматора должны быть в правильном положении;
- массаж сердца должен сопровождаться искусственным дыханием;
- необходимо соблюдать правильное соотношение числа сжатий грудной клетки и числа искусственных вдохов.
Восстановление и поддержание проходимости верхних дыхательных путей.
При возникновении неотложных состояний проходимость дыхательных путей часто нарушена из-за западения языка, который прикрывает вход в гортань и воздух не может попасть в легкие.
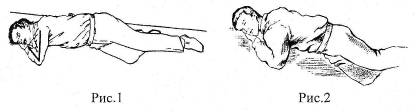
Кроме того, у пострадавшего с черепно-мозговой травмой, больного, находящегося в бессознательном состоянии из-за отравления, нарушения мозгового кровообращения и др., всегда существует опасность закупорки дыхательных путей инородными телами, рвотными массами, кровью вследствие угнетения кашлевого и глотательного рефлексов. Если человек в бессознательном состоянии лежит на спине то слюна, мокрота, кровь, рвотные массы будут неизбежно затекать в дыхательные пути. Происходит аспирация (вдыхание) жидкости в легкие с неизбежным нарушением их функций в виде асфиксии (удушения). Многие жизни обрываются именно таким образом. Первое, что следует сделать как можно быстрее - создать дренажное положение для воздухоносных путей. Для этого больному придают устойчивое боковое положение с лицом, повернутым вниз (рис. 1) или положение на животе (рис. 2).
Для восстановления проходимости дыхательных путей, когда больной повернут на спину, необходимо произвести:
- запрокидывание головы назад;
- выдвижение нижней челюсти вперед;
- туалет ротовой полости;
- удаление инородных тел и жидкости из дыхательных путей.
Запрокидывание головы, выдвижение вперед нижней челюсти и открывание рта составляют «тройной прием на дыхательных путях». При этой манипуляции происходит растяжение передних мышц шеи, за счет чего корень языка приподнимается над задней стенкой глотки.
Методика выполнения тройного приема:
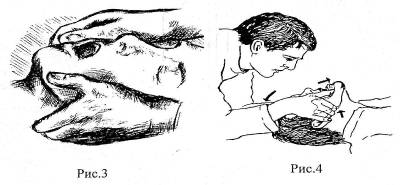
Если пострадавший без сознания и запрокидывание головы не обеспечивает адекватного дыхания; то выдвигают нижнюю челюсть вперед и слегка открывают рот (рис. 3). II-V пальцами обеих рук захватывают восходящую ветвь нижней челюсти больного около ушной раковины и выдвигают ее с силой вперед (вверх), смещая нижнюю челюсть таким образом, чтобы нижние зубы выступали впереди верхних зубов (рис. 4). Большими пальцами оттягивают нижнюю губу. Нельзя захватывать горизонтальную ветвь нижней челюсти, так как это может привести к закрыванию рта.
Методика туалета верхних дыхательных путей
Если вы подозреваете наличие инородного вещества во рту или глотке больного, то необходимо открыть его рот, используя следующие три приема.
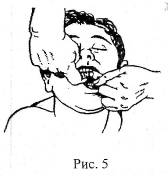
1) Прием с помощью скрещенных пальцев (рис. 5). Спасатель встает у головного конца или сбоку у головы, вводит указательный палец в угол рта пострадавшего и надавливает им на верхние зубы больного, затем напротив указательного пальца помещают большой палец по линии нижних зубов и форсированно открывает рот пострадавшего.
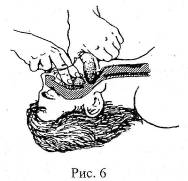
2) Прием "палец за зубами" для плотно сжатых челюстей (рис. 6). Вводят указательный палец между щекой и зубами пострадавшего, помещая его кончик за последние коренные зубы.
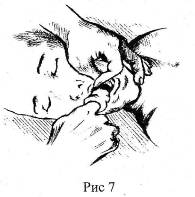
3) Прием "подъема языка и челюсти" (рис. 7). Вводят большой палец в рот и глотку больного и его кончиком поднимают корень языка. Другими пальцами захватывают нижнюю челюсть в области подбородка и выдвигают ее вперед. После этого, одним или двумя пальцами (по возможности обернутым в материю) очищают рот и глотку. Указательным и средним пальцами удаляют инородное жидкое вещество.
Жидкие массы удаляют, повернув голову пострадавшего набок. Следует удалить также твердые инородные предметы из глотки, пользуясь согнутым указательным пальцем или указательным и средним пальцами подобно пинцету.
Закупорка дыхательных путей.
Пострадавшим при закупорке дыхательных путей инородным телом, находящихся в положении стоя или сидя и не утративших сознания можно нанести несколько (3-5) коротких удара между лопатками. Этим больным можно также осуществить компрессию живота. При этом оказывающий помощь становится позади пострадавшего, охватывает руками его талию, помещая их между пупком и мечевидным отростком. После этого производят несколько быстрых надавливаний на живот пострадавшего (рис. 8).
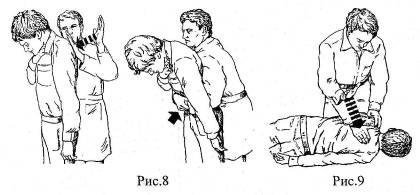
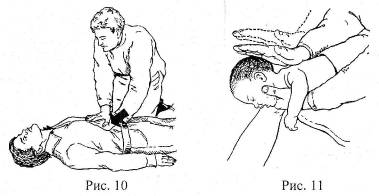
При полной закупорке дыхательных путей инородным телом пострадавшему, придают положение лежа на боку, чтобы лицо его было обращено к оказывающему помощь, а грудная клетка находилась напротив коленей спасателя (рис.9). В межлопаточной области пострадавшему производят 3-5 резких ударов нижней частью ладони. Пальцем очищают ротоглотку, пытаясь удалить инородное тело, затем делают попытку искусственного дыхания. При отсутствии эффекта, осуществляют надавливание на живот. Нижнюю часть ладони одной руки прикладывают к животу по средней линии немного повыше пупка и ниже мечевидного отростка. Вторую руку кладут поверх первой и надавливают на живот быстрыми движениями вверх по средней линии (рис. 10).
Для удаления инородного тела у ребенка необходимо держать его лицом вниз, поддерживая его голову и шею коленями и одной рукой. Другой рукой осуществляют короткие несильные удары по спине между плечиками (рис. 11).
Техника искусственного дыхания "рот в рот", "рот в нос", "рот-устройство-рот", "рот-устройство-нос".
Искусственное дыхание - это вдувание воздуха в рот или нос пострадавшего, выполняемое без или с применением специальных устройств. Выдыхаемый человеком воздух содержит от 16 до 18% кислорода (в атмосфере 24%), что позволяет его использовать для искусственного дыхания при проведении реанимации.
Каждое вдувание должно занимать 1-2 секунды, поскольку при более длительном форсированном вдувании воздух может попасть в желудок. Вдувание надо производить резко и до тех пор, пока грудная клетка пациента не начнет заметно подниматься.
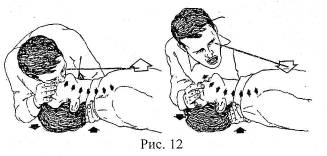
Методика проведения искусственной вентиляции «рот в нос», «рот в рот» показана на (рис. 12). Выдох у пострадавшего происходит пассивно, благодаря создавшемуся повышенному давлению в легких, их эластичности и массе грудной клетки. Пассивный выдох должен быть полным. Частота вдохов 12-16 в 1 минуту. Адекватность искусственного дыхания оценивается по периодическому расширению грудной клетки и выдыханию воздуха.
Вспомогательную вентиляцию используют на фоне сохраненного самостоятельного, но неадекватного дыхания у больного. Синхронно вдоху больного через 1-3 дыхательных движения производится дополнительное вдувание воздуха. Вдох должен быть плавным и по времени соответствовать вдоху больного.
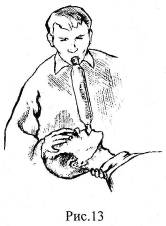
В связи с опасностью заражения при прямом контакте со слизистой рта и носа пострадавшего, а также для преодоления брезгливости, искусственное дыхание целесообразно проводить с помощью специальных устройств. Удобным и эффективным является проведение искусственно дыхания с помощью устройства для искусственной вентиляции УДР, которое входит в состав автомобильной аптечки (рис. 13).
Техника непрямого массажа сердца.
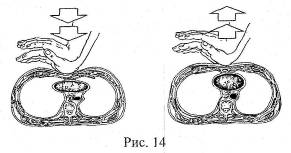
Независимо от причины, вызвавшей остановку сердца, немедленно должна быть начата сердечно-легочная реанимация для предупреждения развития необратимого поражения мозга и наступления смерти. В основе непрямого массажа сердца лежит сдавление его между грудиной и позвоночным столбом, в результате чего кровь из полостей сердца поступает в сосуды организма (рис. 14).
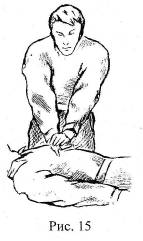
Для проведения непрямого массажа сердца необходимо:
- уложить больного спиной на асфальт, пол, жесткие носилки, стол;
- реаниматору расположиться слева от больного или опуститься на колени, если больной лежит на полу (на земле) (рис. 15);
- нанести резкий удар кулаком в область сердца с целью механической дефибрилляции;
- положить ладонь левой руки на нижнюю треть грудины, а сверху на нее - ладонь правой руки;
- производить толчкообразное надавливание на нижнюю треть грудины, продавливая ее на 4-5 см к позвоночнику и задерживаясь на мгновение в этом положение с последующим быстрым отпусканием. Количество массажных движений должно составлять 60-70 в 1 минуту.
Если реанимацию проводит один человек необходимо:
- обеспечить проходимость дыхательных путей;
- произвести два вдувания в дыхательные пути;
- осуществить 15 массажных движений (сжатий сердца);
- продолжать эти действия до прибытия помощи.
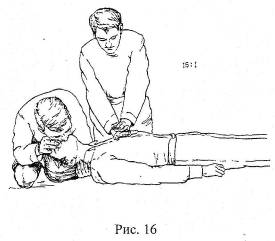
Если реанимацию проводят два человека (рис. 16):
- человек, располагающийся у головы, обеспечивает проходимость дыхательных путей и делает одно вдувание;
- человек, располагающийся у грудной клетки, делает 5 массажных движений (сжатий сердца);
- продолжать эти действия до прибытия помощи.
Особенности реанимации у детей
У детей грудная клетка эластична, поэтому непрямой массаж сердца выполняют с меньшими усилиями.
- детям в возрасте 1-8 лет массаж сердца проводится только основанием ладони одной руки;
- глубина сжатия должна быть не более 2,5-3,5 см;
- частота сжатий 80-100 в минуту;
- для детей до года используются только кончики указательного и среднего пальцев, глубина сжатия не более 1,25-2,5 см, сжатия выполняются в средней части грудины.
Оценка эффективности реанимации
Признаками эффективной реанимации являются:
- пульсация на сонной артерии (может быть следствием «искусственного» кровотока при массаже сердца);
- сужение ранее расширенных зрачков;
- порозовение кожных покровов;
- восстановление самостоятельного дыхания (может наблюдаться не всегда);
- появление сознания (может наблюдаться не всегда). Массаж продолжают до полного восстановления сердечной деятельности, появления отчетливых сердцебиений и пульса на периферических артериях или до прибытия медработников.
Успех реанимации во многом зависит от времени, прошедшего с момента остановки сердца до начала реанимационных мероприятий. Следует помнить, что время, в течение которого можно рассчитывать на успешное восстановление сердечной деятельности, ограничено. Реанимация в обычных условиях может быть успешной, если начата не позже чем через 3-41 минуты после наступления клинической смерти. Поэтому, при оказании помощи на месте происшествия необходимо не прерывая реанимации позвать на помощь. (Попросить помощника вызвать скорую помощь по телефону. Указать, что это случай ДЛЯ РЕАНИМАЦИИ).
Если на месте происшествия спасатель один, то важно, правильно оценив ситуацию, выбрать момент, чтобы вызвать скорую помощь, прерывая реанимацию на минимальное время.
3. ПОМОЩЬ ПРИ КРОВОТЕЧЕНИИ
Диагностика артериального, венозного, капиллярного и внутреннего кровотечений
По источнику кровотечение делится на:
1. Артериальное. (Кровь вытекает алой, пульсирующей струей). Если пострадавшему немедленно не остановить кровотечение, то возможна быстрая гибель.
2. Венозное. (Кровь вытекает медленной струёй темного цвета). Кровотечение часто бывает опасным при повреждении крупного сосуда.
3. Капиллярное. (Кровь, как правило, алая, вытекает диффузно из всей поверхности раны, крупные артерии и вены не повреждены).
По клиническим проявлениям кровотечение делится на:
1. Наружное. (Кровь изливается во внешнюю среду). Наблюдаются при травмах с повреждением кожи и слизистых оболочек. Этот вид кровотечения сложностей в диагностике не представляет.
Среди наружных кровотечений выделяют группу скрытых кровотечений, когда кровь имеет сообщение с внешней средой, но попадает в неё не сразу. Например, при легочных, пищеводных, желудочных и кишечных кровотечениях. Эти кровотечения представляют определенные трудности для диагностики и могут быть определены по признакам кровопотери (дефицит объема циркулирующей крови).
2. Внутреннее. (Кровь изливается в полости или в ткани организма). При этих кровотечениях кровь чаще всего долго не сворачивается. Диагностика основана на признаках кровопотери (дефицит объема циркулирующей крови).
Признаки кровопотери: слабость или обморок, головокружение, мелькание мушек перед глазами, тошнота, бледная, влажная и холодная кожа, частый слабый пульс, одышка, понижение артериального давления. При этих признаках необходимо заподозрить у больного внутреннее или скрытое кровотечение и срочно вызвать скорую помощь или доставить больного в больницу.
Все эти признаки могут быть как при продолжающемся, так и остановившемся кровотечение и свидетельствуют о кровопотере.
Для остановки кровотечения при оказании первой помощи применяются следующие методы:
Пальцевое прижатие артерии
Самый быстрый по времени метод. Позволяет остановить кровотечение для того, чтобы оценить ситуацию, осмотреть рану, выбрать более подходящий метод остановки кровотечения. Пальцевое прижатие артерии производиться либо в ране, либо на протяжении (выше раны в специальных точках). Как вариант возможно сдавление самой раны через салфетку или бинт с последующим тугим бинтованием.
Прижатие на протяжении производится в следующих точках: на шее, - к позвоночнику в бороздке между кивательной мышцей и гортанью (кадыком). На верхней конечности, - плечевая артерия прижимается к плечевой кости по внутренней поверхности между крупными мышцами (бицепсом и трицепсом), в верхней трети плеча. При этом большой палец находиться снаружи, а остальные пальцы по внутренней поверхности прижимают артерию. На нижней конечности, - бедренная артерия прижимается к бедренной кости ниже паховой связки. Больного для этого нужно уложить на твердую поверхность и производить прижатие кулаком. Рука оказывающего помощь при этом должна быть выпрямлена в локтевом суставе. При массивном кровотечении из нижних отделов живота или промежности, - в этой ситуации необходимо попытаться прижать брюшную аорту к позвоночнику. Для этого больному лежащему на спине производится давление кулаком в области пупка.
Наложение жгута различных конструкций
Жгут применяется только при артериальном кровотечении из крупных сосудов верхних и нижних конечностей. Этот метод остановки кровотечения имеет ряд недостатков:
- полное прерывание кровотока в конечности с нарушением газообмена и притока питательных веществ. Это может привести к омертвению тканей и потребовать ампутации конечности;
- риск повреждения мышц, нервов, кровеносных сосудов непосредственно в зоне давления из-за излишне тугого наложения или использования неэластичного жгута;
- двухчасовой лимит времени беспрерывного сдавления тканей.
При наложении жгута любой конструкции необходимо соблюдать следующие правила:
● Жгут накладывается только при артериальном кровотечении из крупных артерий.
● Жгут накладывается только выше раны и максимально ближе к ней.
● Перед наложением жгута необходимо подложить тканевую подкладку (для избежания излишнего давления и защемления кожных складок).
● Усилие наложенного жгута должно быть достаточным для остановки кровотечения, но не чрезмерным, чтобы не раздавить сосуды и нервы.
● После наложения жгута он должен быть надежно зафиксирован.
● Жгут не должен быть закрыт повязкой или одеждой больного.
● После наложения жгута под него нужно поместить записку с указанием времени наложения.
● После наложения жгута конечность необходимо иммобилизировать (обездвижить) с целью снижения боли и уменьшения потребления тканями конечности кислорода.
● Конечность после наложения жгута необходимо термоизолировать (укутать) для избежания переохлаждения в холодное время года.
● Больному нужно дать обезболивающее средство.
Жгут может находиться на конечности в течение около 2-х часов. Если за это время не удалось доставить больного в лечебное учреждение, то необходимо произвести пальцевое прижатие артерии выше раны и на 15 - 20 минут снять жгут. При этом по мелким артериям кровь попадет в конечность и принесет питательные вещества и кислород в ткани. После этого жгут накладывается заново, по возможности выше места, где он ранее был наложен.
Внимание! Нельзя накладывать жгут на среднюю треть плеча и нижнюю треть бедра, т.к. при этом очень высока опасность повреждения нервов. Поэтому жгут следует наложить выше этого уровня.
Рассмотрим правила наложения, достоинства и недостатки различных конструкций жгутов.
Жгут Эсмарха. Это наиболее известная конструкция жгута, представляющая собой резиновую ленту с цепочкой или кнопками для фиксации. Перед наложением жгут Эсмарха нужно растянуть двумя руками, обернуть вокруг конечности и накладывать последующие витки на половину ширины от предыдущего.
Жгут Альфа. Это модифицированный жгут Эсмарха. Представляет собой ребристую резиновую ленту с резиновой петлей для фиксации. Ребра на ленте уменьшают вероятность защемления кожи при наложении, а петля несколько облегчает фиксацию. В применении ничем не отличается от жгута Эсмарха.
Резиновая трубка. Накладывается также, как жгут Эсмарха, но более опасна из-за небольшой площади давления.
Жгут закрутка. Возможно изготовление такого жгута их подручных средств. Для этого платок или другая ткань связывается вокруг конечности в петлю, в неё вставляется палочка и закручивается до остановки кровотечения, потом палочка фиксируется бинтом или тесьмой и т.п. Главным недостатком жгута-закрутки является отсутствие эластичности, что ведет к травматизации тканей в зоне его наложения.
Жгут с дозированной компрессией (рис. 17) представляет собой резиновую вставку, соединенную с пряжкой и лентой. На резиновой вставке имеются два прямоугольника с надписями «Бедро» и «Плечо» и надпись «растяни до квадрата». Лента продевается в самофиксирующую пряжку, полученная петля надевается на конечность и затягивается с силой достаточной для превращения соответствующего прямоугольника в квадрат. Полученного усилия растяну той резиновой вставки достаточно для остановки кровотечения, но это усилие не повреждает подлежащие ткани, сосуды и нервы, что позволяет избежать опасных осложнений. Преимуществом жгута с дозированной компрессией является также возможность наложения его при самопомощи одной рукой.
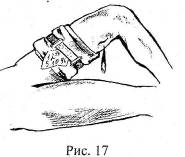
В настоящее время выпускаются ещё два вида жгута внешне похожих на жгут с дозированной компрессией. Одна из конструкций почти полностью копирует жгут с дозированной компрессией, но не имеет на резиновой вставке прямоугольников или каких-либо других дозирующих приспособлений. Следовательно, этот жгут не выполняет очень важную функцию - дозирование усилия, и, следовательно, не устраняет опасность повреждения тканей. Вторая конструкция представляет собой ленту с пряжкой, но без резиновой вставки вообще. Этот жгут, по сути, является жгутом-закруткой со всеми его недостатками, так как жестко сдавливает ткани.
При выборе жгута необходимо учитывать преимущества и недостатки каждой конструкции. Для этого можно воспользоваться приведенной таблицей.
| Конструкция жгута | Дозирование усилия | Наличие эластичности | Возможность наложения одной рукой |
| Жгут Эсмарха | - | + | - |
| Жгут Альфа | - | + | - |
| Резиновая трубка | - | + | - |
| Жгут закрутка | - | - | - |
| Жгут с дозированной компрессией | + | + | + |
Наложение давящей повязки
Давящая повязка применяется при капиллярном и венозном кровотечении, а также при кровотечении их мелких артерий. Повязка должна оказывать достаточное давление для остановки кровотечения. Поэтому бинтование должно производится туго. Для усиления давления в проекции магистральных сосудов или непосредственно на рану необходимо разместить плотную ватно-марлевую салфетку или неразвернутый бинт. Перед бинтованием на рану необходимо наложить стерильную или антисептическую салфетку.
Тугая тампонада раны
Тугая тампонада раны применяется при узких глубоких ранениях или там, где не может быть наложена эффективная давящая повязка (над- и подключичные области, ягодицы, спина, паховые области, шея и др.). Тампонада производится введением тугого стерильного тампона, бинта, марли или других перевязочных средств на всю глубину раны, чтобы прижать все поврежденные сосуды. После тампонады поверх раны обязательно накладывается повязка. Нельзя делать тампонаду в межреберных промежутках, т.к. при этом можно повредить плевру.
Максимальное сгибание конечности в суставе.
При кровотечении из нижней конечности нога сгибается в коленном суставе или бедро прижимается к груди. Верхняя конечность сгибается в локтевом суставе или при кровотечении из плечевой артерии можно ввести в подмышечную ямку большой плотный тампон и сильно прижать плечо к туловищу. После максимального сгибания конечность фиксируют.
4. ПОМОЩЬ ПРИ ПЕРЕЛОМАХ И ВЫВИХАХ
Определение абсолютных и относительных признаков переломов и вывихов.
При оказании первой медицинской помощи при переломах и вывихах большое значение имеет нахождение признаков этой патологии. При сомнениях лучше считать, что перелом или вывих есть и оказывать помощь в полном объеме.
Признаки переломов и вывихов делятся на абсолютные и относительные.
Абсолютные признаки - это когда при наличии даже одного признака можно уверенно диагностировать перелом или вывих. К ним относятся:
- патологическая подвижность (неестественное движение вне суставов);
- деформация конечности (изменение формы конечности по длине, под углом, или скручивание по оси);
- торчащие в рану костные отломки при открытых переломах;
- костная крепитация (характерный хруст костных отломков слышимый иногда при перекладывании больного). Нельзя пытаться специально добиваться этого хруста, двигая конечность;
- болезненность при нагрузке по оси, (осторожное давление или легкое поколачивание по оси конечности вызывает боль не в месте давления, а в месте предполагаемого перелома).
Относительные признаки - это признаки, которые позволяют заподозрить наличие перелома или вывиха, однако при наличии даже нескольких относительных признаков этой патологии может и не быть. К ним относятся:
- боль в месте предполагаемого перелома или вывиха;
- припухлость;
- ссадины и синяки;
- нарушение функции;
- покраснение.
Проведение транспортной иммобилизации табельными и подручными средствами.
При подозрении на перелом или вывих совершенно недопустимо перетаскивать пострадавшего без предварительной иммобилизации (обездвиживания) зоны повреждения; вынуждать его двигаться, самостоятельно снимать одежду, обувь. Целью транспортной иммобилизации является предупреждение дополнительных повреждений, создание покоя, уменьшение боли на этапе транспортировки и ожидания квалифицированной помощи.
Транспортная иммобилизация кроме переломов и вывихов применяется при:
- наложении жгута;
- синдроме длительного сдавления;
- обширных размозжениях мягких тканей;
- обширных ожогах;
- больших зонах воспаления;
- укусах ядовитых насекомых и змей;
- ранах зараженных радиоактивными или ядовитыми веществами.
При наложении транспортной иммобилизации необходимо соблюдать следующие правила: обязательно фиксировать как минимум два сустава один выше и один ниже перелома. При переломе плеча три сустава: плечевой, локтевой, лучезапястный; при переломе бедра также три сустава: тазобедренный, коленный, голеностопный. При наложении шины между ней и телом должны находиться мягкие прокладки или шина должна быть предварительно забинтована, обмотана тканью. Это необходимо для предупреждения травматизации тканей о шину. Для иммобилизации подручными средствами могут использоваться доски, фанера, плотный картон сложенный в несколько слоев с созданием ребра жесткости, лыжи, хворост и др. При переломе позвоночника или таза больной должен находиться на щите (широкая доска, дверь и др.).
5. ПОМОЩЬ ПРИ РАНЕНИЯХ, ОЖОГАХ, ОТМОРОЖЕНИИ
Обработка ран
Для предотвращения нагноения раны края ее можно обработать йодом или раствором бриллиантовой зелени.
Внимание! Не допускайте попадания раствора йода или бриллиантовой зелени в рану. Они вызывают химический ожог тканей, и рана хуже заживает.
При наличии инородных тел в ране, удаление их в порядке оказания первой помощи нецелесообразно поскольку это может привести к дополнительному повреждению и кровотечению
На чистую рану необходимо наложить асептическую (не допускающую проникновения микробов) повязку. Производится она стерильным бинтом по общим правилам наложения повязок. Если рана загрязнена, то необходимо наложить антисептическую (убивающую микробов) повязку. Для этого на рану накладывается антисептическая салфетка (с фурагином или с хлоргексидином) и прибинтовывается бинтом, можно не стерильным. Для фиксации салфеток (при отсутствии кровотечения) можно использовать сетчатый (трубчатый, ретеластовый) бинт. Для этого необходимо подобрать бинт нужного диаметра, чтобы он надежно фиксировал салфетку, растянуть его и прижать им салфетку. Антисептическую салфетку можно фиксировать также с помощью лейкопластыря.
Мелкие раны и ссадины можно заклеить бактерицидным лейкопластырем. Для этого нужно удалить с поверхности пластыря защитную пленку, наложить марлевый слой на рану или ссадину, приклеить пластырь. Кожа при приклеивании пластыря должна быть сухой.
С целью уменьшения боли в ране, отека, кровотечения и замедления развития в ране инфекции необходимо использовать местную гипотермию (охлаждение). Для этого к ране, ушибу, месту растяжения, воспаления после наложения повязки нужно приложить пузырь со льдом или гипотермический пакет.
Для использования гипотермического пакета необходимо чтобы солевой состав растворился в воде. В настоящее время выпускаются пакеты двух конструкций. В первом типе вода находиться в отдельном пластиковом контейнере внутри пакета с солью и для начала реакции необходимо разбить внутренний контейнер. Во втором случае пакеты с водой и солью разделены и для начала реакции нужно пересыпать соль в пакет с водой и зажать зажим. Приведение этого пакета в действие занимает несколько больше времени, но исключает самопроизвольное срабатывание при давлении и тряске и позволяет использовать пакет многократно, приобретая только солевой компонент.
При ожогах необходимо как можно быстрее охладить место ожога, для уменьшения глубины поражения. Для этого лучше всего использовать проточную холодную воду. Охлаждать место ожога необходимо 10-15 минут. При отсутствии холодной воды для охлаждения нужно использовать гипотермический (охлаждающий) пакет. Нельзя удалять прилипшие к коже инородные тела, одежду и др. После охлаждения на ожоговую поверхность нужно наложить повязку с антисептическими салфетками.
Наложение окклюзионной повязки при открытом пневмотораксе.
При ранениях грудной клетки иногда возникает очень опасная ситуация, когда плевральная полость через рану сообщается с атмосферой. При этом воздух подсасывается в плевральную полость через рану, нарушается процесс нормального дыхания, развивается дыхательная недостаточность. Это состояние требует срочной помощи - герметизации (окклюзии) плевральной полости для предотвращения попадания в нее воздуха. Для окклюзионной повязки может использоваться любой, желательно стерильный, воздухонепроницаемый материал (полиэтилен, клеенка, прорезиненная оболочка перевязочного пакета, смоченная плотная ткань и др.). Этот материал накладывается непосредственно на рану и плотно прибинтовывается. При отсутствии подобного материала, в некоторых случаях можно герметизировать плевральную полость, рукой больного прижав ее к ране и надежно зафиксировав. После наложения окклюзионной повязки больного в полусидящем положении нужно срочно доставить в хирургический стационар.
При отморожении (признаки оледенения кожных покровов) нельзя растирать эти участки, пытаться разогнуть пальцы и т.п. Необходимо «механическое» щажение оледеневших участков из-за повышенной ломкости тканей. Кроме того, необходимо до начала согревания с помощью импровизированных утепляющих повязок теплоизолировать оледеневшие участки, чтобы процесс их согревания шел изнутри, т.е. через кровь.
6. ИСПОЛЬЗОВАНИЕ ДЛЯ НЕОТЛОЖНОЙ ПОМОЩИ МЕДИКАМЕНТОВ, НАХОДЯЩИХСЯ В АПТЕЧКЕ
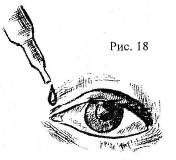
При попадании в глаза инородных тел или химических веществ глаза необходимо срочно промыть водой. Особенно быстро нужно действовать при попадании агрессивных химических веществ. В этом случае приступать к промыванию глаз нужно немедленно, так как от этого часто зависит спасение зрения. После промывания, с целью предотвращения развития инфекции, необходимо закапать в глаза раствор сульфацила-натрия (альбуцида). Для этого нужно положить больного, попросить его посмотреть вверх, оттянуть нижнее веко и капнуть две капли раствора (рис 18). Нельзя касаться пипеткой или тюбиком-капельницей век и ресниц.
При возникновении болей в сердце используют валидол. Одну таблетку валидола кладут под язык и сосут до полного растворения. При сильных болях за грудиной необходимо использовать нитроглицерин. Таблетку или капсулу нитроглицерина кладут под язык до полного рассасывания. Необходимо помнить, что при приеме нитроглицерина возможно появление головных болей, стука в висках, шума в ушах. При сохраняющихся сильных болях за грудиной прием нитроглицерина необходимо повторять каждые 15 минут до прибытия врача или доставки больного в больницу. Эти действия могут предотвратить развитие инфаркта миокарда или значительно снизить размеры омертвевшего участка в сердце.
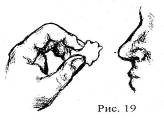
При обмороке больного необходимо уложить с приподнятыми ногами, и дать понюхать раствор аммиака (нашатырный спирт) на ватке. Ватку смоченную раствором аммиака нельзя подносить слишком близко к носу больного, так как это может вызвать рефлекторную остановку дыхания (рис 19).
При пищевых или других отравлениях необходимо удалить яд из желудка или не позволить ему всосаться в кровь. Для этого, прежде всего, необходимо промыть желудок, чтобы удалить его содержимое. Больному дают выпить большое количество (до 1 литра) жидкости. Для улучшения эффекта и облегчения рвоты лучше давать пить слабый (бледно розового цвета) раствор перманганата калия (марганцовки). После этого нажатием на корень языка необходимо вызвать рвоту. После промывания желудка ядовитые вещества, оставшиеся в желудке или прошедшие в кишечник можно связать применением активированного угля или других энтеросорбентов (энтеродез, уголь ФАС, полифепан). Эти сорбенты более эффективны, но и более дорогие. Поэтому для комплектования аптечек производители используют активированный уголь. Уголь или другие сорбенты нужно выпить, запив небольшим количеством воды.
При стрессовых ситуациях возникших на дороге, особенно если необходимо продолжать движение, необходимо применить корвалол. Для этого 15-20 капель корвалола (рис. 20) разводят в небольшом количестве воды, выпивают и запивают водой. Необходимо помнить, что корвалол наряду с успокаивающим действием может вызывать сонливость и снижение реакции. Поэтому необходимо соблюдать дополнительные меры предосторожности при движении и при возможности отдохнуть.
7. ПРИДАНИЕ ОПТИМАЛЬНОГО ПОЛОЖЕНИЯ ТЕЛА, ПРАВИЛА ПЕРЕНОСКИ И ЭВАКУАЦИИ ПОСТРАДАВШИХ И БОЛЬНЫХ
При травмах, неотложных состояниях больному необходимо придать оптимальное положение тела на месте происшествия и во время транспортировки.
● Дренажное положение применяется при бессознательном состоянии и сохраненном дыхании в целях профилактики попадания инородных жидкостей и тел в дыхательные пути или их удаления под действием силы тяжести. Больному придают устойчивое боковое положение с лицом, повернутым вниз (рис. 1), или больного поворачивают на живот.
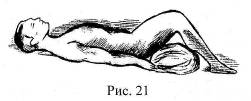
● Положение «лягушки» применяется при переломах таза. Пострадавшего укладывают на спину с разведенными и полусогнутыми в коленях и тазобедренных суставах конечностями (рис. 21).
 ●
●
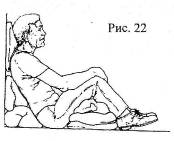
Полусидячее положение (Фовлера) (рис. 22) придается пострадавшему и больному, которому трудно дышать. При повреждениях грудной клетки пострадавший должен полусидеть с наклоном в поврежденную сторону. Такое положение тела способствует локализации кровотечения и «выпота», и позволяет полноценно функционировать легкому на здоровой стороне (рис. 23).
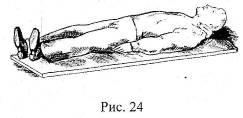
● Положение на спине с подложенным валиком или на животе придается пострадавшему с повреждениями позвоночника, (рис 24).
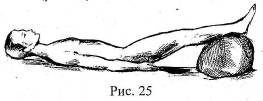
● Горизонтальное положение тела с приподнятыми ногами применяется при массивной кровопотере и продолжающемся внутреннем кровотечении. (рис. 25).
Переноска и эвакуация пострадавшего
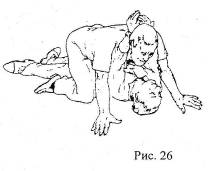
Зависят от условий и количества спасателей. Из тесного места спасатель ползет на четвереньках или идет согнувшись, тело пострадавшего находится между ног спасателя, кисти пострадавшего связаны вместе и накинуты на шею спасателя, (рис. 26). Из низкого или узкого места в качестве крайнего средства извлечения пострадавшего можно применять волочение.
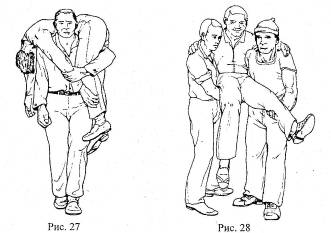
Дальнейшую эвакуацию могут осуществлять один спасатель, (рис. 27), два спасателя (рис. 28). При этом преимущественно применяется замок из четырех или трех рук. В последнем случае один из спасателей свободной рукой поддерживает поврежденную конечность или спину пострадавшего. При наличии нескольких спасателей эвакуация возможна разными способами: на прочной ткани, щите из досок, различных носилках.
В заключение необходимо отметить, что после оказания первой медицинской помощи на месте необходимо срочно доставить больного в больницу, т.к. время, прошедшее от момента травмы или начала острого заболевания до начала квалифицированной врачебной помощи в больнице, существенно влияет на течение и исход травмы и заболевания. Поэтому нужно хорошо знать, куда в ближайшее лечебное заведение везти больного, рекомендуется заранее это установить для конкретного населенного пункта, чтобы в экстренной ситуации не растеряться и везти больного в дежурный стационар, где ему может быть оказана профильная эффективная помощь.

© 2009 База Рефератов